Fecondazione in Vitro
Per la Fecondazione in Vitro a Napoli affidati a Megaride, Centro di riferimento per la PMA diretto dalla Dott.ssa Stefania Iaccarino, ginecologa esperta in medicina della riproduzione.
Indice dei contenuti
- Cos’è la fecondazione in vitro
- Tipi di fecondazione in vitro
- Quando è indicata
- Tecniche di fecondazione in vitro
- Come avviene la fecondazione in vitro
- Fecondazione in vitro, la procedura
- Quali sono le fasi della fecondazione in vitro
- I passaggi illustrati della fecondazione in vitro
- Quanti giorni dura la fecondazione in vitro
- La fecondazione in vitro in Italia
- Età limite per la fecondazione in vitro
- Fecondazione in vitro costi
- Fecondazione in vitro e percentuali di successo
- Quante fecondazioni in vitro si possono fare?
- FAQ – Domande frequenti
Cos’è la fecondazione in vitro
La fecondazione in vitro (FIV) è una tecnica di procreazione medicalmente assistita (PMA) che prevede il prelievo di ovociti dalla donna e la successiva fecondazione con spermatozoi in un ambiente di laboratorio.
Il termine “in vitro” indica proprio che la fecondazione avviene fuori dal corpo materno, all’interno di apposite piastre o provette in cui gli ovociti entrano in contatto diretto con gli spermatozoi. Una volta formato l’embrione, questo viene trasferito nell’utero della donna con l’obiettivo di ottenere una gravidanza.

Dr.ssa Stefania Iaccarino
Ginecologo Ostetrico
Dir. Centro Megaride
PRENOTA UN APPUNTAMENTO

Chiama 081 240 43 08
WhatsApp 334 986 47 78
Prenota subito online
Tipi di fecondazione in vitro
La FIV può essere omologa o eterologa, a seconda dell’origine dei gameti utilizzati. La fecondazione in vitro con ovociti, spermatozoi o entrambi i gameti donati. Una possibilità concreta per le coppie in età avanzata o che non hanno ottenuto risultati con altri trattamenti di PMA.
- Fecondazione in vitro omologa: si usano ovociti e spermatozoi della coppia. È indicata quando entrambi i partner possono fornire i propri gameti, anche se ci sono difficoltà nel concepimento naturale.
- Fecondazione in vitro eterologa: può essere eseguita con ovociti, spermatozoi o entrambi i gameti donati. È indicata quando uno o entrambi i partner sono sterili o portatori di malattie genetiche trasmissibili.
Quando è indicata
La fecondazione in vitro è consigliata nei casi in cui altre modalità di concepimento naturale o procedure meno invasive (come l’inseminazione intrauterina) non abbiano dato risultati positivi. Nello specifico, la FIV è indicata per:
- Ostruzioni o lesioni tubariche: donne che presentano danneggiamenti alle tube di Falloppio (o una loro completa assenza) trovano nella FIV un’opzione efficace, perché il passaggio naturale dell’ovocita attraverso la tuba viene bypassato.
- Fattore maschile: in presenza di grave oligospermia (ridotto numero di spermatozoi), azoospermia non ostruttiva (assenza di spermatozoi nel liquido seminale) o alterata motilità degli spermatozoi, la fecondazione in vitro consente di selezionare spermatozoi di buona qualità e facilitare l’incontro con l’ovocita.
- Endometriosi: la presenza di tessuto endometriale fuori dall’utero può compromettere la funzionalità riproduttiva della donna. La FIV consente in molti casi di superare questo limite.
- Infertilità inspiegata: quando non si individuano cause apparenti di sterilità, ma i tentativi di concepimento si rivelano infruttuosi per un lungo periodo, la FIV può rappresentare un’opportunità concreta.
- Fallimento di precedenti cicli di inseminazione intrauterina: se una coppia ha già provato tecniche meno invasive senza successo, la FIV diventa il passo successivo.
- Preservazione della fertilità: in alcuni casi, si procede con la crioconservazione di ovociti o la crioconservazione degli embrioni (ad esempio, prima di sottoporsi a terapie oncologiche). Il successivo trasferimento embrionale rientra nell’ambito della fecondazione in vitro.
Tecniche di fecondazione in vitro
Esistono diverse varianti o procedure correlate alla FIV. Le principali sono:
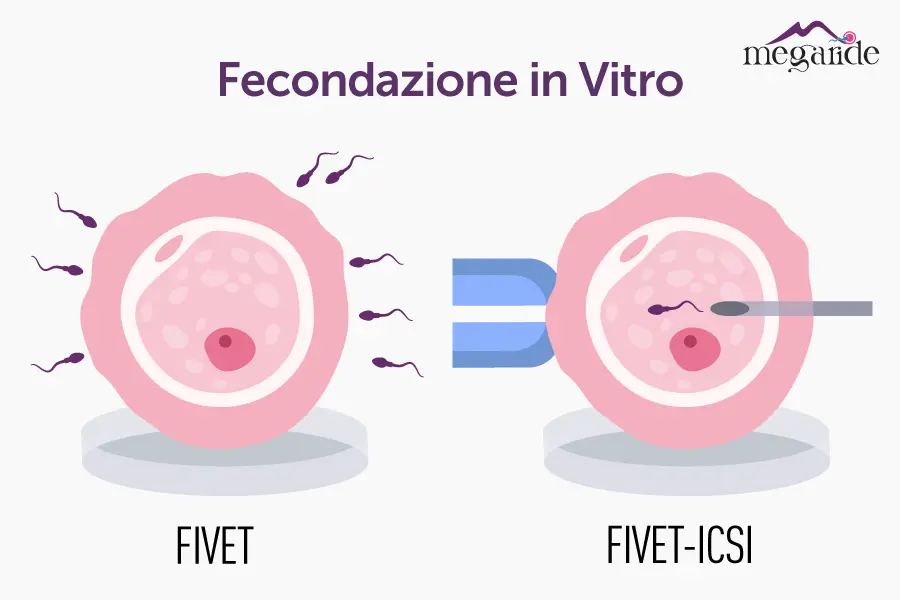
- FIVET (Fecondazione in Vitro ed Embryo Transfer): l’ovocita e lo spermatozoo vengono messi in coltura e la fecondazione avviene in modo “spontaneo” (sebbene in vitro).
- ICSI (Iniezione intracitoplasmatica dello spermatozoo): particolarmente utile nei casi di fertilità maschile severa. Il biologo inserisce direttamente un singolo spermatozoo all’interno dell’ovocita mediante un microago.
- IMSI (Intracytoplasmic Morphologically Selected Sperm Injection): una versione avanzata dell’ICSI che utilizza ingrandimenti più potenti per selezionare spermatozoi morfologicamente migliori.
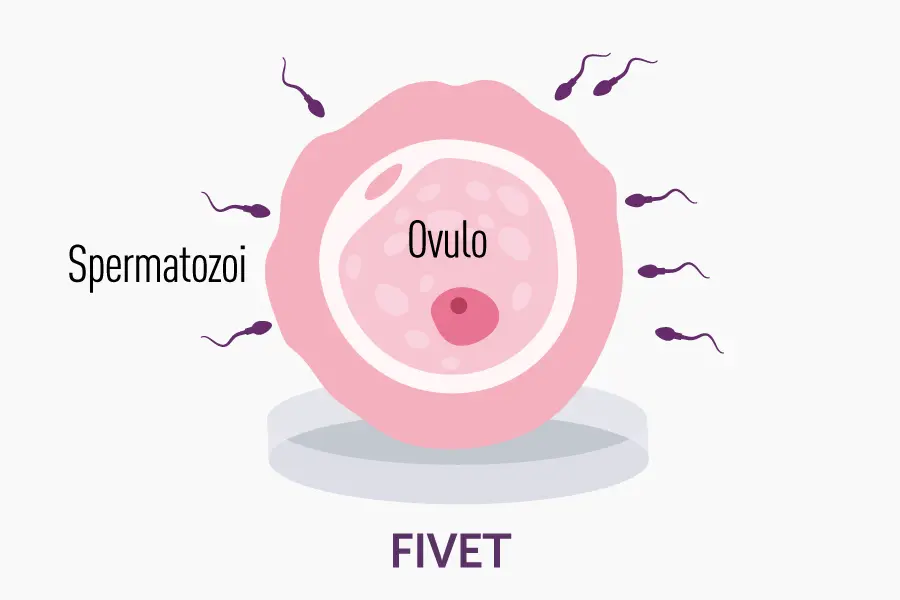
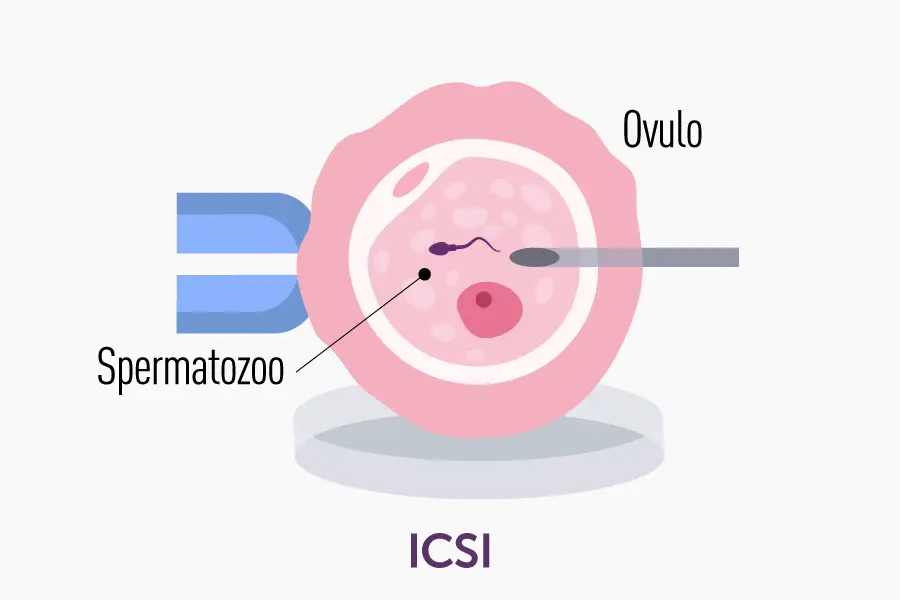
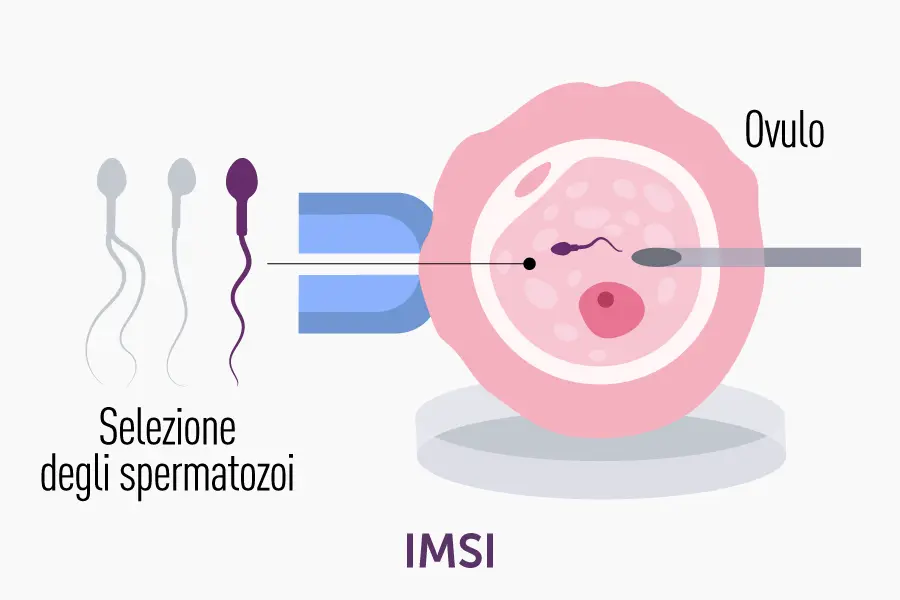
La scelta della tecnica da impiegare dipende principalmente da fattori clinici, quali le analisi di laboratorio sul liquido seminale, le risposte ovariche ai protocolli di stimolazione e le caratteristiche specifiche della coppia.
Come avviene la fecondazione in vitro
Dal punto di vista biologico, la fecondazione in vitro cerca di riprodurre in laboratorio ciò che avviene fisiologicamente nelle tube di Falloppio. La procedura si articola in diverse fasi:
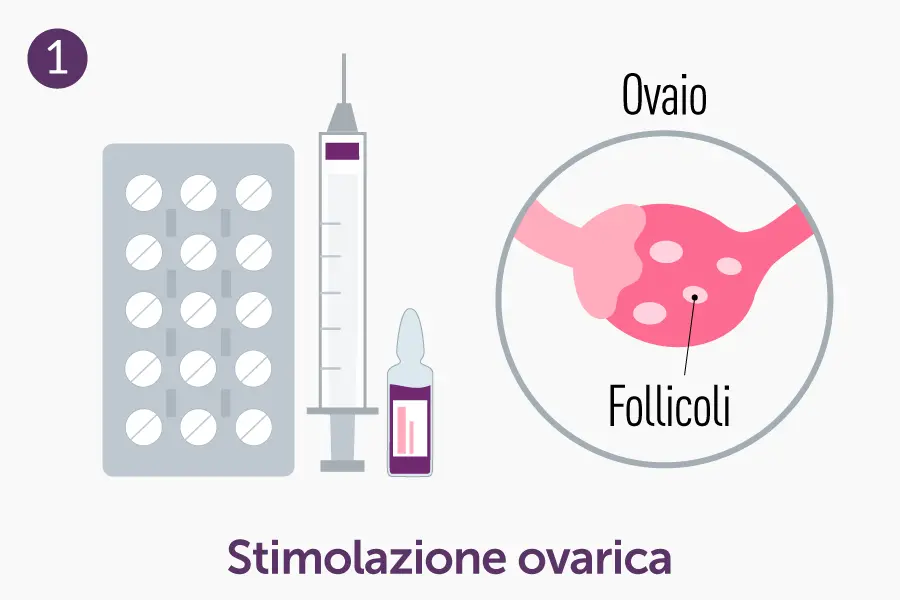
- Stimolazione ovarica: la donna assume farmaci (generalmente gonadotropine) con lo scopo di far maturare più ovociti nella stessa fase del ciclo.
- Monitoraggio ecografico e ormonale: durante la stimolazione, si effettuano controlli ecografici e dosaggi ormonali per verificare la crescita dei follicoli e definire il momento ottimale per l’aspirazione ovocitaria.
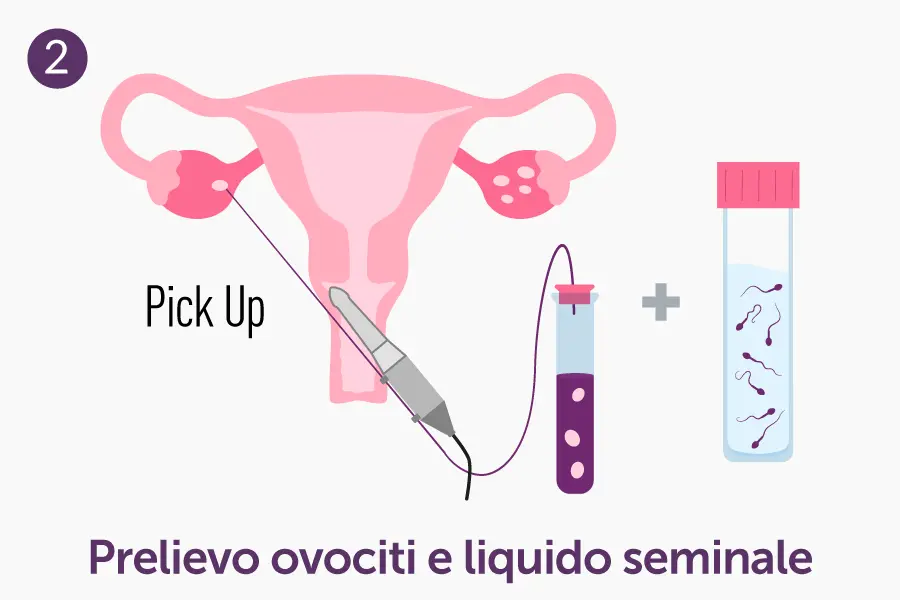
- Prelievo degli ovociti (pick-up): tramite un ago guidato da sonda ecografica, si accede alle ovaie e si prelevano i follicoli maturi. L’intervento avviene di solito in sedazione o anestesia leggera.
- Raccolta e preparazione del seme: nella stessa giornata del pick-up ovocitario, il partner maschile fornisce un campione di liquido seminale, che viene trattato per selezionare gli spermatozoi con parametri migliori.
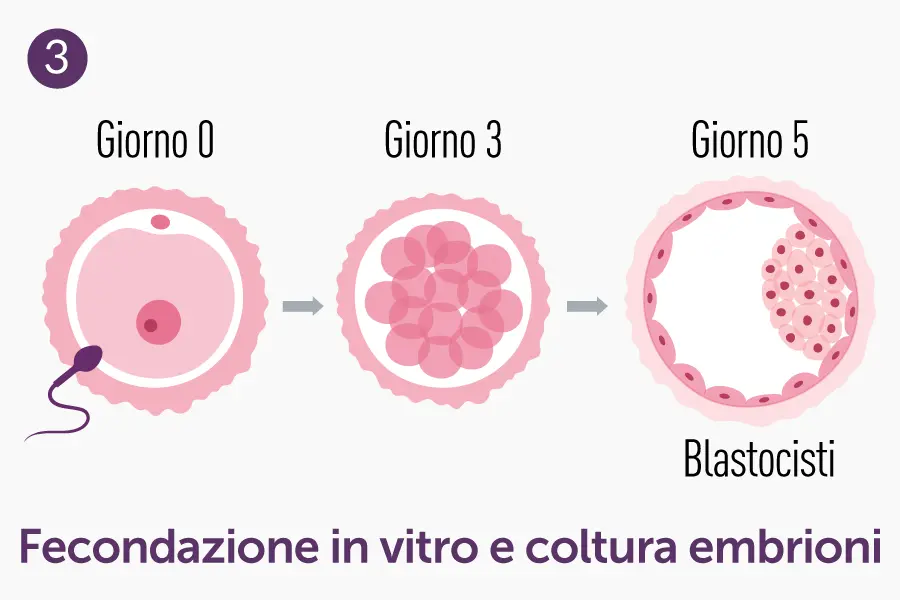
- Fertilizzazione e coltura embrionaria: ovociti e spermatozoi vengono incubati insieme (FIVET) o l’embrione si ottiene tramite microiniezione (ICSI).
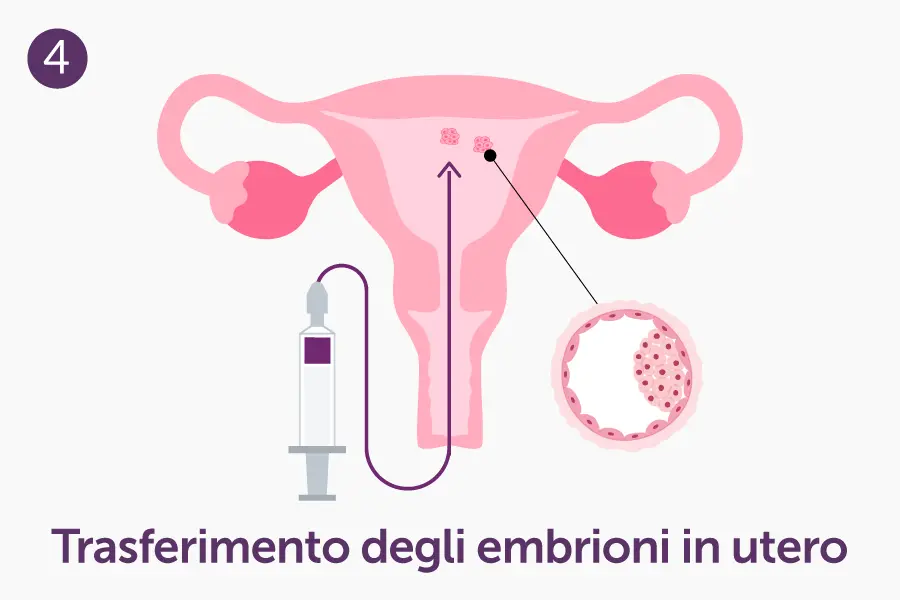
- Trasferimento in utero: se la fecondazione ha successo e si sviluppano embrioni, uno o più embrioni, a seconda delle indicazioni cliniche, vengono trasferiti nell’utero della donna.
Fecondazione in vitro, la procedura
La procedura di fecondazione in vitro si fonda su protocolli rigorosi che seguono standard internazionali. La Società Europea di Riproduzione Umana ed Embriologia (ESHRE) e l’American Society for Reproductive Medicine (ASRM) forniscono linee guida dettagliate per ogni passaggio, dall’induzione dell’ovulazione al trasferimento embrionale, compresa la gestione dei farmaci e la definizione delle tempistiche. Ciò consente di ottimizzare le probabilità di successo, minimizzando al contempo i rischi, quali la sindrome da iperstimolazione ovarica (OHSS).
Il nostro obiettivo è personalizzare il trattamento in base alle esigenze della singola coppia, analizzando la riserva ovarica, l’età della donna, la qualità del liquido seminale e la storia clinica complessiva. È fondamentale un counseling pre-trattamento, in cui si spiega la procedura, i possibili effetti collaterali e le percentuali di successo attese, in modo che la coppia comprenda a pieno l’iter che affronterà.
Quali sono le fasi della fecondazione in vitro
Riassumendo, i passaggi fondamentali della FIV sono:
- Stimolazione controllata dell’ovaio
- Monitoraggio ecografico e ormonale
- Prelievo ovocitario (pick-up)
- Preparazione del campione seminale
- Fecondazione in vitro (FIVET, ICSI)
- Coltura embrionaria
- Trasferimento degli embrioni in utero
- Supporto della fase luteale: la donna può assumere progesterone per favorire l’attecchimento dell’embrione.
- Test di gravidanza: circa 12-14 giorni dopo il trasferimento embrionale, si esegue il dosaggio della beta-hCG per confermare o escludere la gravidanza.
I passaggi illustrati della fecondazione in vitro
Quanti giorni dura la fecondazione in vitro
Un intero ciclo di fecondazione in vitro può richiedere dalle 3 alle 5 settimane circa, dall’inizio della stimolazione al test di gravidanza. I tempi possono prolungarsi in caso di necessità particolari, come la crioconservazione di embrioni per un transfer successivo.
La fecondazione in vitro in Italia
In Italia, la fecondazione in vitro è regolamentata dalla Legge 40/2004 e dalle successive modifiche, che stabiliscono criteri specifici per l’accesso alle tecniche di PMA.
Età limite per la fecondazione in vitro
La legge italiana non stabilisce un’età massima tassativa, ma nella pratica clinica e nelle raccomandazioni delle società scientifiche si considera che:
- Oltre i 43-45 anni, le possibilità di successo con ovociti propri si riducono drasticamente.
- Alcune Regioni e strutture pubbliche non forniscono la FIV oltre i 43 anni (limite che può variare leggermente a seconda del centro e delle normative locali).
- Il ricorso a ovodonazione (fecondazione eterologa) può allungare i tempi di fertilità, ma anche in questo caso molte cliniche stabiliscono un limite intorno ai 50 anni, per motivi sia biologici che etici.
È comunque fondamentale un’attenta valutazione medica dei rischi materni e fetali correlati all’età avanzata.
Fecondazione in vitro e costi
In generale, i costi della fecondazione in vitro (FIVET, ICSI) possono variare dai 3.000 ai 4.000 euro. Tuttavia, il prezzo può aumentare in caso di esami preliminari o trattamenti aggiuntivi, come il test genetico preimpianto (PGT) o la crioconservazione degli ovociti.
Per maggiori informazioni visita la pagina Costi della Fecondazione Assistita.
Fecondazione in vitro e percentuali di successo
Le percentuali di successo della fecondazione in vitro dipendono da molteplici fattori, fra cui:
- Età della donna: è il parametro più influente; secondo diversi studi, le chance di gravidanza clinica in donne sotto i 35 anni possono superare il 40-45% per ciclo, mentre dopo i 40 anni la percentuale può ridursi al 10-15%.
- Riserve ovariche e qualità ovocitaria: più ovociti di buona qualità significa maggiore possibilità di ottenere embrioni vitali.
- Fattore maschile: parametri come conta spermatica, motilità e morfologia influiscono sul successo.
- Esperienza del centro: la competenza del laboratorio e del team medico fa la differenza nei risultati.
- Stile di vita: fumo, obesità, stress, consumo di alcol possono incidere negativamente sulle probabilità di concepimento.
Nel complesso, la FIV rappresenta una delle procedure di PMA con i tassi di successo più alti. Tuttavia, è essenziale che i pazienti abbiano aspettative realistiche e siano consapevoli che, spesso, servono più cicli per ottenere una gravidanza.
Quante fecondazioni in vitro si possono fare?
Non esiste un limite universalmente fisso al numero di cicli FIV. In linea generale, le linee guida ESHRE e ASRM suggeriscono di valutare, dopo 3-4 cicli falliti, se proseguire con ulteriori tentativi. Alcuni elementi che influenzano la decisione di proseguire o meno sono:
- Età e riserva ovarica: se la risposta alla stimolazione ovarica diventa insufficiente, è possibile che i cicli futuri abbiano probabilità molto basse di riuscita.
- Stato di salute generale: condizioni cliniche o patologie sottostanti possono consigliare di ridurre il numero di tentativi.
- Risultati precedenti: se non si è mai arrivati alla formazione di embrioni di buona qualità o all’attecchimento, un nuovo approccio diagnostico o terapie aggiuntive (ad esempio, isteroscopie diagnostiche, analisi genetiche, ecc.) possono essere valutati prima di ulteriori cicli.
- Carico psicologico ed economico: affrontare più cicli FIV implica uno stress fisico ed emotivo non indifferente, oltre a costi che possono sommarsi. È importante un supporto psicologico adeguato.
In conclusione, la fecondazione in vitro è una tecnica consolidata e supportata da evidenze scientifiche solide a livello internazionale. Permette a molte coppie di realizzare il sogno di una gravidanza, superando problematiche sia di natura femminile sia maschile. Un adeguato percorso di informazione, consulenza specialistica e follow-up personalizzato è fondamentale per massimizzare le possibilità di successo e minimizzare i rischi associati a questa procedura.
FAQ – Domande frequenti sulla Fecondazione in Vitro
Cos’è la fecondazione in vitro?
La fecondazione in vitro (FIVET) è una tecnica di procreazione medicalmente assistita in cui l’unione tra ovocita e spermatozoo avviene in laboratorio, per poi trasferire l’embrione ottenuto nell’utero della donna.
Quali sono le fasi della fecondazione in vitro?
Le fasi principali sono: stimolazione ovarica, monitoraggio ecografico, prelievo ovocitario (pick-up), inseminazione in laboratorio, coltura embrionale e transfer in utero.
Quanto dura un ciclo di FIVET?
Un ciclo di FIVET dura circa 2-3 settimane: stimolazione per 8-12 giorni, prelievo ovocitario, quindi transfer embrionale dopo 2-5 giorni.
Qual è l’età massima per sottoporsi a FIVET?
Generalmente si consiglia fino ai 46 anni circa, ma i centri possono avere limiti propri. Dopo i 43 anni, le probabilità di successo con ovociti propri si riducono sensibilmente.
Quali sono i rischi della fecondazione in vitro?
Tra i possibili rischi: iperstimolazione ovarica, gravidanze multiple (se si trasferiscono più embrioni), fallimento dell’impianto, complicanze del prelievo ovocitario, stress fisico ed emotivo.
Quante probabilità ci sono di rimanere incinta con la FIVET?
Dipende da età, causa dell’infertilità e qualità embrionale. Sotto i 35 anni il tasso medio è del 30-40% per ciclo; sopra i 40, scende sotto il 20%.
È possibile congelare gli embrioni dopo la FIVET?
Sì, gli embrioni non trasferiti possono essere congelati (crioconservati) per un uso futuro, evitando una nuova stimolazione ovarica.
FIVET omologa o eterologa: che differenza c’è?
La FIVET omologa utilizza i gameti della coppia; quella eterologa prevede l’uso di ovociti o spermatozoi da donatore esterno.
Qual è la differenza tra FIVET e ICSI?
Nella FIVET lo spermatozoo penetra spontaneamente nell’ovocita; nella ICSI viene iniettato direttamente all’interno con una microiniezione. La ICSI è indicata nei casi di infertilità maschile severa.
È possibile scegliere quanti embrioni trasferire?
Sì, ma la scelta dipende da età, qualità embrionale e linea guida del centro. In molti casi si consiglia il transfer singolo per ridurre il rischio di gravidanza multipla.
La fecondazione in vitro è dolorosa?
In generale è poco dolorosa: il prelievo ovocitario si svolge in sedazione e il transfer è simile a un pap test, ben tollerato. Alcuni fastidi possono essere legati alla stimolazione ormonale.
Quando fare il test di gravidanza dopo la FIVET?
Di solito dopo circa 12-14 giorni dal transfer embrionale, tramite dosaggio della beta-hCG nel sangue. Farlo troppo presto può dare falsi negativi.
La Fecondazione in Vitro al Centro Megaride a Napoli
Per la fecondazione in vitro a Napoli affidati a Megaride, centro d’eccellenza per la Fecondazione Assistita diretto dalla Dott.ssa Stefania Iaccarino, specialista in Ginecologia e Ostetricia.
AVVISO AI PAZIENTI
Le informazioni contenute in questa pagina sono solo a scopo informativo e non possono assolutamente sostituire il parere del medico.
Fonti Bibliografiche
Linee guida ASRM – The American Society for Reproductive Medicine
Linee Guida ESHRE – European Society of Human Reproduction and Embryology