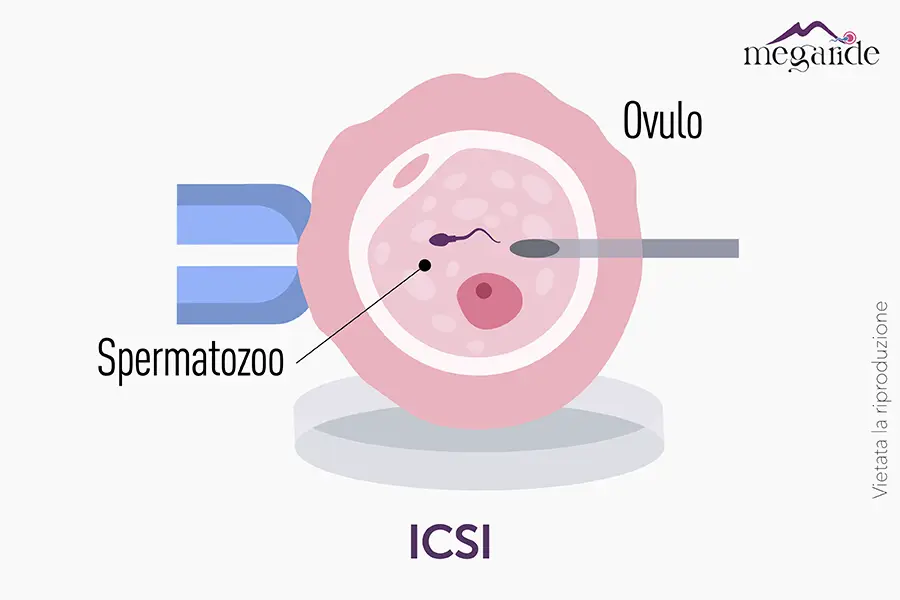
ICSI
Per la ICSI a Napoli affidati a Megaride, Centro PMA specializzato in tutte le tecniche di Fecondazione Assistita.
Indice dei contenuti
- Cos’è la ICSI
- ICSI, qual è il significato
- Quando si usa la ICSI
- ICSI omologa
- ICSI eterologa
- Differenza tra ICSI e FIVET
- Differenza tra FIVET ICSI e IUI
- Come funziona la ICSI
- ICSI come si svolge la procedura
- Le fasi principali della ICSI illustrate
- I tempi della ICSI
- Costi della ICSI
- Percentuale di successo della ICSI
- ICSI, percentuali di successo al primo tentativo
- Età limite della ICSI
- Quanti embrioni si impiantano con la ICSI
- Quanti tentativi si possono fare con la ICSI
- FAQ – Domande frequenti

Dr.ssa Stefania Iaccarino
Ginecologo Ostetrico
Dir. Centro Megaride
PRENOTA UN APPUNTAMENTO

Chiama 081 240 43 08
WhatsApp 334 986 47 78
Prenota subito online
Cos’è la ICSI
La ICSI è una tecnica di fecondazione assistita che mira a favorire l’incontro tra il gamete maschile (spermatozoo) e quello femminile (ovocita) in modo estremamente mirato. Rispetto ad altre metodiche di Procreazione Medicalmente Assistita (PMA), la ICSI si caratterizza per l’iniezione diretta di un singolo spermatozoo all’interno del citoplasma dell’ovocita, aumentando così le probabilità di fecondazione nei casi in cui la qualità o la motilità degli spermatozoi risulti compromessa. Secondo diverse società scientifiche internazionali, come la European Society of Human Reproduction and Embryology (ESHRE) e la American Society for Reproductive Medicine (ASRM), la ICSI rappresenta oggi una procedura consolidata, in grado di offrire risultati significativi in coppie con specifiche problematiche di fertilità, tra cui: bassa concentrazione spermatica (oligospermia), scarsa motilità (astenospermia) o anomalie morfologiche (teratospermia).
ICSI, qual è il significato
L’acronimo ICSI, dall’inglese Intracytoplasmic Sperm Injection, indica appunto l’iniezione intracitoplasmatica di spermatozoi. Questa terminologia sottolinea il gesto tecnico che contraddistingue la procedura: uno spermatozoo viene selezionato dagli embriologi e iniettato sotto guida microscopica direttamente all’interno dell’ovocita con l’ausilio di micromanipolatori che consentono di convertire i macro movimenti della mano in micro movimenti.
L’obiettivo è superare le barriere naturali che lo spermatozoo potrebbe non riuscire ad attraversare autonomamente, consentendo una fecondazione altrimenti impossibile o estremamente improbabile.
Quando si usa la ICSI
La ICSI viene utilizzata principalmente nei casi di infertilità maschile severa, cioè quando la qualità del liquido seminale – in termini di concentrazione, motilità o morfologia degli spermatozoi – è insufficiente a garantire la fecondazione con tecniche convenzionali come la FIVET (Fertilizzazione In Vitro con Embryo Transfer). Inoltre, la ICSI è indicata nei casi in cui:
- Siano già stati effettuati cicli di fecondazione in vitro (FIVET) con tasso di fertilizzazione scarso o nullo.
- Sussistano difficoltà a ottenere spermatozoi validi nell’eiaculato, come in alcune situazioni di azoospermia ostruttiva o non ostruttiva, per cui si ricorre al prelievo chirurgico degli spermatozoi dall’epididimo (PESA) o dal testicolo (TESE).
- Siano presenti problematiche immunologiche (ad esempio anticorpi antispermatozoo) che impediscono la normale interazione tra gameti.
ICSI omologa
Il termine “ICSI omologa” si riferisce alla procedura di fecondazione assistita eseguita impiegando i gameti della stessa coppia. Ciò significa che sia gli ovociti sia gli spermatozoi appartengono ai partner che desiderano ottenere la gravidanza. La ICSI omologa è la scelta più comune in presenza di scarsa qualità seminale. La legge italiana disciplina la possibilità di utilizzare gameti appartenenti alla coppia stessa (fecondazione omologa) o in casi specifici, gameti donati dall’esterno (fecondazione eterologa).
ICSI eterologa
La “ICSI eterologa” prevede l’impiego di gameti di donatori esterni alla coppia. La donazione di spermatozoi può essere una soluzione quando:
La “ICSI eterologa” prevede l’impiego di donatori esterni alla coppia di gameti donati esternamente da soggetti diversi dai futuri genitori. La donazione di spermatozoi può essere una soluzione quando:
- Il partner maschile non produce spermatozoi funzionanti (azoospermia totale irreversibile).
- Esistono rischi genetici elevati legati al seme, il cui corredo cromosomico potrebbe causare malattie ereditarie di rilievo.
Allo stesso modo, è contemplata anche l’eterologa con ovociti donati che può essere indicata quando la partner femminile non è in grado di produrre ovociti competenti a seguito di:
- grave insufficienza ovarica;
- scarsa riserva ovarica;
- assenza delle ovaie per pregressi interventi chirurgici;
- compromissione della funzionalità ovarica a seguito di terapie farmacologiche (ad es. chemioterapia).
Il ricorso a donazione di gameti femminili (ovodonazione) è una metodica che sta diventando sempre più diffusa
Al Centro Megaride il ricorso alla donazione di gameti avviene nel pieno rispetto di protocolli specifici, volti a selezionare donatori sani e a garantire la compatibilità clinica.
Differenza tra ICSI e FIVET
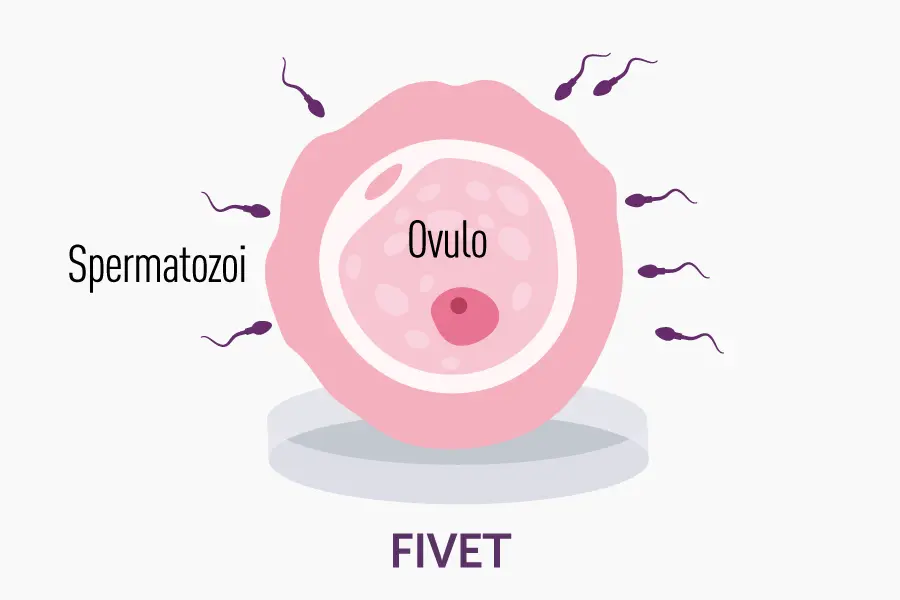
Sia la ICSI sia la FIVET (Fertilization In Vitro Embryo Transfer) sono tecniche di fecondazione assistita di II livello. La differenza principale tra la FIVET “classica” e la ICSI risiede nelle modalità di fecondazione dell’ovocita:
- FIVET classica: gli ovociti e gli spermatozoi vengono posti nello stesso terreno di coltura in laboratorio e la fecondazione avviene in modo “spontaneo”, con lo spermatozoo che riesce a penetrare l’ovocita in autonomia.
- ICSI: lo spermatozoo selezionato viene iniettato direttamente all’interno dell’ovocita per mezzo di un micromanipolatore.
La ICSI è quindi preferibile nei casi di spermiogramma gravemente alterato, mentre la FIVET classica è indicata quando la concentrazione, la motilità e la morfologia degli spermatozoi risultano adeguate a garantire la fecondazione in vitro spontanea.
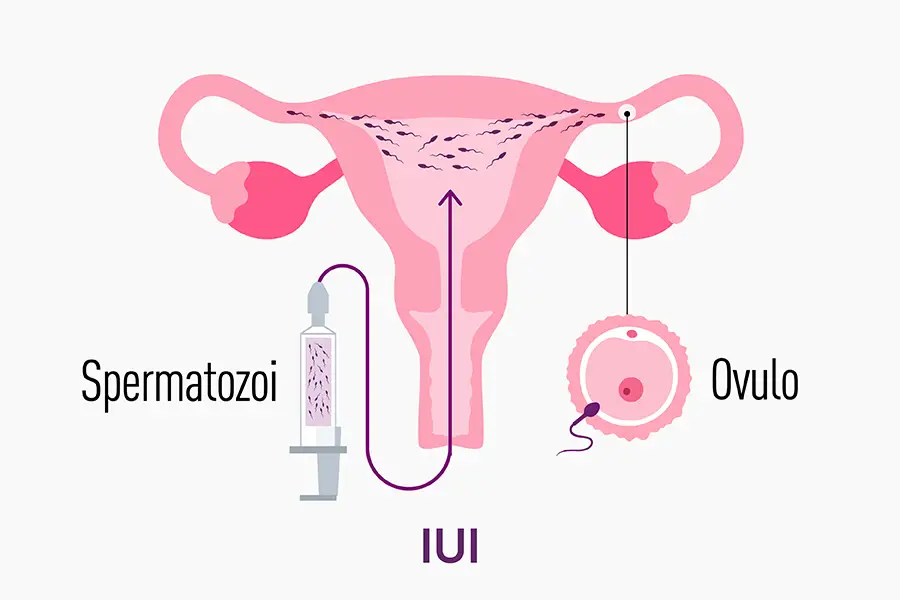
Differenza tra FIVET ICSI e IUI
Oltre a ICSI e FIVET, un’altra tecnica frequentemente nominata è la IUI (Inseminazione Intrauterina). La IUI prevede l’inserimento degli spermatozoi, opportunamente preparati in laboratorio, direttamente in cavità uterina, nel momento di massima fertilità femminile, senza alcuna manipolazione degli ovociti. Rispetto alla FIVET e alla ICSI, la IUI è considerata una procedura di I livello, meno invasiva e meno costosa, ma con tassi di successo inferiori.
La IUI si pratica di solito in casi di infertilità di breve durata o con problematiche leggere, mentre FIVET e ICSI sono di secondo livello e sono più indicate per problematiche di fertilità maschile e/o femminile più complesse.
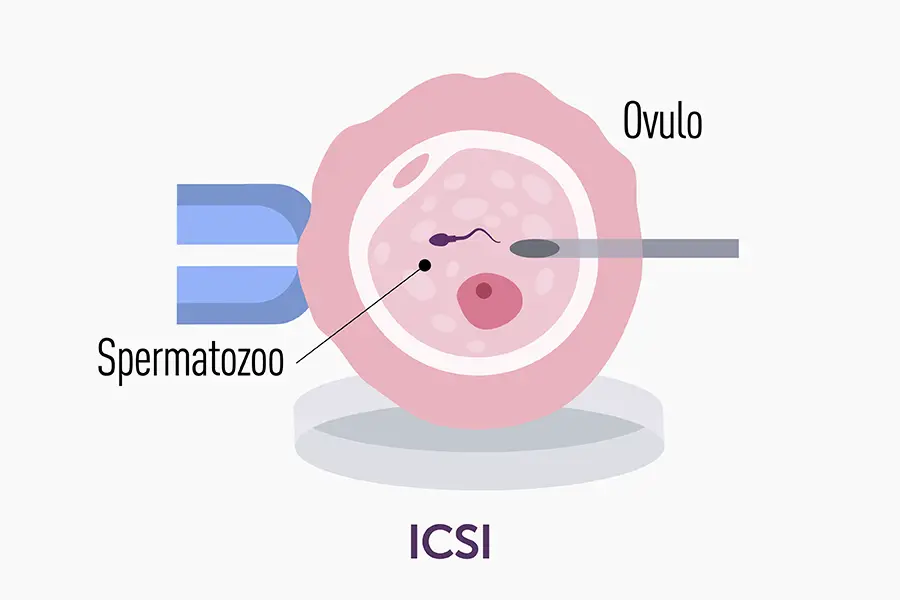
Come funziona la ICSI
La fecondazione ICSI si basa sulla micromanipolazione degli spermatozoi. Dopo la stimolazione ovarica controllata, che induce la crescita di più follicoli, si procede al prelievo degli ovociti (pick-up) per via vaginale ecoguidata in sedazione profonda. In laboratorio, l’embriologo valuta lo sperma e, attraverso un microscopio ad alto ingrandimento, seleziona lo spermatozoo con migliori caratteristiche morfologiche e di motilità (ove possibile).
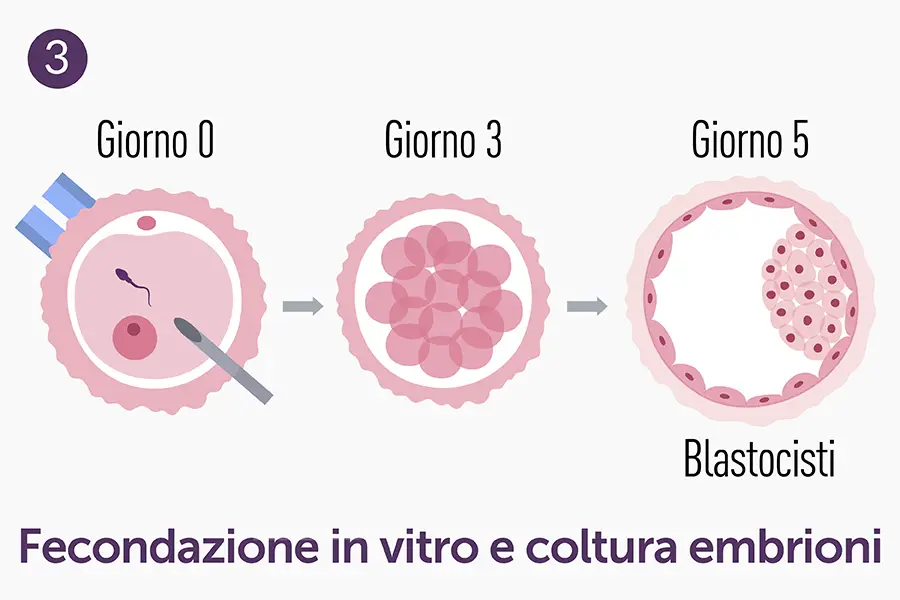
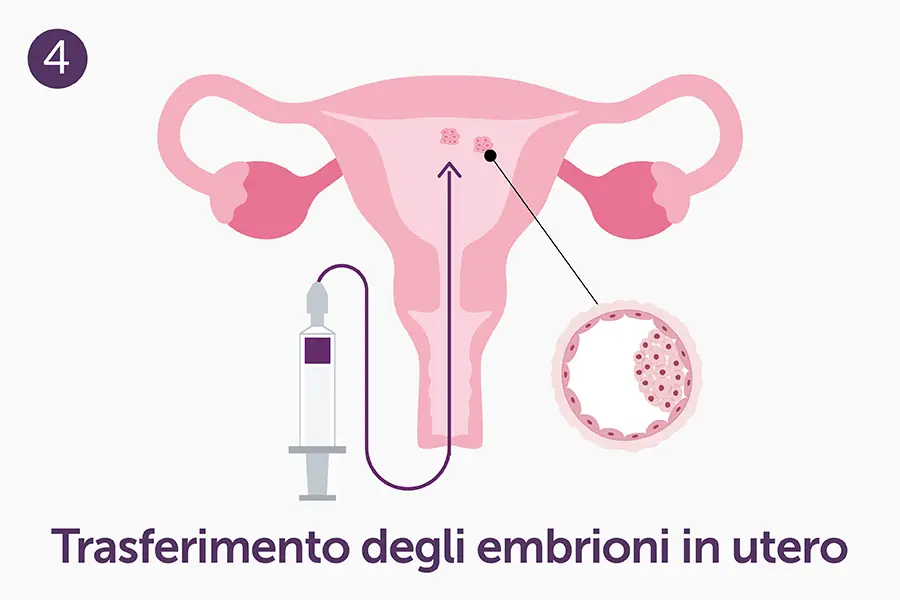
Questo singolo spermatozoo viene aspirato in una micropipetta e iniettato delicatamente all’interno dell’ovocita, superando tutte le barriere che lo spermatozoo dovrebbe attraversare spontaneamente (corona radiata, zona pellucida, membrana ovocitaria). Se la fecondazione va a buon fine, l’embrione risultante viene trasferito in utero dopo alcuni giorni di coltura (generalmente fra il secondo e il quinto giorno).
ICSI, come si svolge la procedura
La procedura di ICSI omologa si articola in diverse fasi:
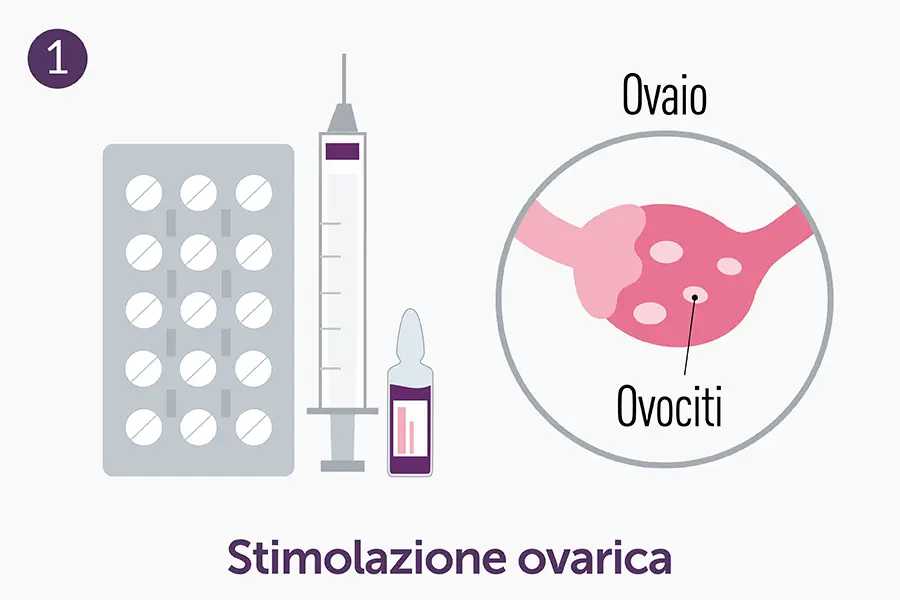
- Stimolazione ovarica: la paziente assume farmaci ormonali (gonadotropine) per promuovere lo sviluppo di più follicoli. Questo passaggio è monitorato con ecografie e dosaggi ormonali per valutare la risposta ovarica.
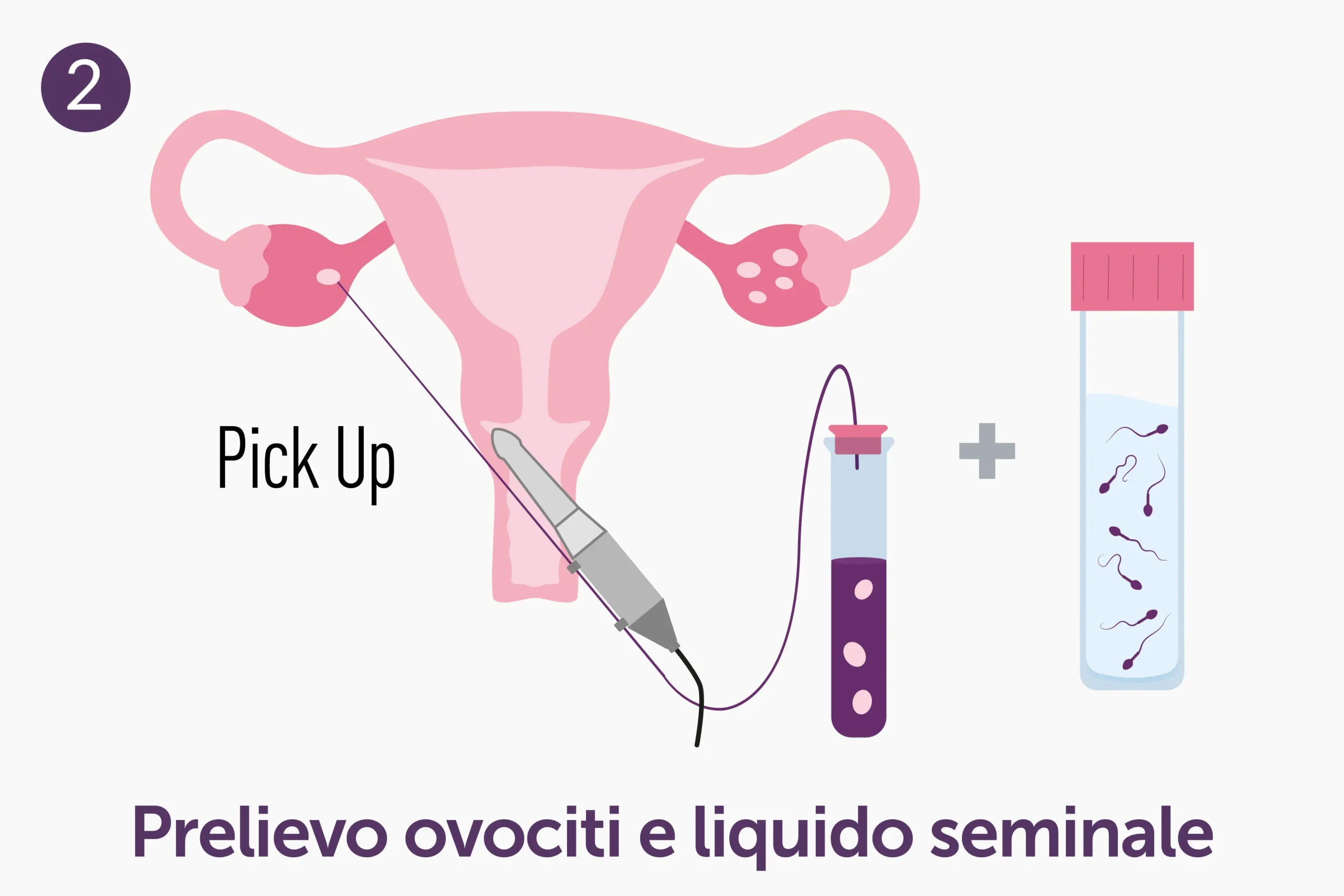
- Pick-up ovocitario: gli ovociti maturi vengono prelevati sotto leggera sedazione, mediante una procedura di aspirazione eseguita per via vaginale sotto guida ecografica. L’ecografia consente di visualizzare le ovaie e guidare con precisione un sottile ago che raggiunge i follicoli per permettere il prelievo degli ovociti.
- Preparazione del seme: il campione di liquido seminale viene analizzato e preparato in laboratorio. In assenza di spermatozoi nell’eiaculato (azoospermia), è possibile procedere al recupero degli spermatozoi direttamente dal testicolo, tramite il prelievo chirurgico (TESE).
- Micromanipolazione: attraverso il micromanipolatore, l’embriologo sceglie lo spermatozoo “migliore” e lo inietta all’interno dell’ovocita.
- Coltura embrionaria e conservazione: gli embrioni ottenuti vengono tenuti in incubatore per alcuni giorni in laboratorio fino al momento del trasferimento in utero. In molti casi si utilizza la crioconservazione degli embrioni, per eseguire il trasferimento in un ciclo successivo meglio sincronizzato, o per conservare gli eventuali embrioni sovrannumerari.
- Test Genetico Preimpianto (PGT): : in alcuni casi, possono essere indicati i Test Genetici Preimpianto (PGT), che consentono di individuare eventuali anomalie cromosomiche numeriche (PGT-A) o strutturali (PGT-SR), mutazioni monogeniche (PGT-M), riducendo il rischio di aborto e il rischio di trasmettere malattie genetiche.
- in alcuni casi, può essere indicata la diagnosi preimpianto (PGT), una tecnica avanzata che permette di individuare eventuali anomalie cromosomiche (PGT-A), mutazioni monogeniche (PGT-M) o strutturali (PGT-SR), riducendo il rischio di trasmettere malattie genetiche e aumentando le probabilità di impianto e di gravidanza evolutiva.
- Embryo transfer: uno o due embrioni, a seconda delle condizioni cliniche della coppia, vengono trasferiti in utero con un catetere sottile e flessibile.
- Beta-hCG e follow-up: circa due settimane dopo il trasferimento, la paziente esegue il test di gravidanza (dosaggio ematico delle beta-hCG) per confermare l’eventuale impianto embrionale.
Per maggiori informazioni sulla procedura visita la pagina Come funziona la ICSI.
I tempi della ICSI
La durata complessiva di un ciclo di ICSI può variare, ma in genere si aggira intorno ai 20 giorni, di cui 10-15 sono per la stimolazione ovarica, cui segue il pick-up ovocitario e la successiva fecondazione in vitro. L’embrione viene trasferito in utero dopo 2-6 giorni dal pick-up.
Le fasi principali della ICSI illustrate
ICSI e costi
In generale, i costi della ICSI omologa possono variare dai 3.000 ai 4.500 euro. Tuttavia, il prezzo può aumentare in caso di esami preliminari o trattamenti aggiuntivi, come il test genetico preimpianto (PGT) o la crioconservazione degli ovociti. Di seguito una tabella con l’elenco delle prestazioni incluse.
ICSI OMOLOGA
| Stimolazione ormonale e monitoraggi ecografici |
| Pick-up (Prelievo degli ovociti) |
| Sedazione |
| Preparazione e selezione dei gameti |
| Fecondazione in Vitro |
| Coltura degli embrioni |
| Transfer degli embrioni in utero |
| Crioconservazione degli ovociti |
| Verifica dei risultati |
| € 3.000 / 4.500 |
| *Il costo dei farmaci per la stimolazione ovarica (quasi sempre prescrivibili) non è incluso |
Per i costi di tutte la tecniche visita la pagina Costi della Fecondazione Assistita.
Percentuale di successo della ICSI
Le percentuali di successo della ICSI dipendono da vari fattori:
- Età della donna: è il fattore prognostico più rilevante; la riserva ovarica e la qualità ovocitaria diminuiscono con l’avanzare dell’età.
- Qualità e quantità degli spermatozoi: in alcuni casi il fattore maschile è molto severo, e questo riduce la probabilità di ottenere embrioni di buona qualità.
- Esperienza del centro: la competenza del team medico e di laboratorio incide notevolmente.
- Condizioni cliniche aggiuntive: presenza di endometriosi, fibromi, patologie uterine o trombofilie possono influenzare l’esito.
In media, i tassi di gravidanza clinica per ciclo di ICSI possono variare tra il 30% e il 50% circa, con fluttuazioni importanti in base all’età. Per le donne sotto i 35 anni, la percentuale di successo spesso supera il 40-50%, mentre dopo i 40 anni tende a scendere in modo significativo, anche al di sotto del 20% (fonte: ESHRE e Human Reproduction).
ICSI, percentuali di successo al primo tentativo
Al primo tentativo, se la donna ha un’età inferiore ai 35 anni, spesso ci si può attendere un tasso di gravidanza clinica del 40% o più. Tuttavia, è bene sottolineare come ogni caso sia a sé: alcune donne ottengono il successo al primo tentativo, altre necessitano di più cicli prima di una gravidanza evolutiva. L’incremento del numero di tentativi può migliorare le probabilità cumulative di ottenere un nato vivo, anche se gli aspetti emotivi ed economici possono risultare impegnativi.
Età limite della ICSI
Non esiste un’età limite “universale” per la ICSI, ma le linee guida internazionali, sconsigliano questa procedura dopo i 45 anni, soprattutto con ovociti propri, a causa della drastica riduzione della fertilità e dell’aumento dei rischi ostetrici. Con ovociti donati (ICSI eterologa), l’età può essere leggermente estesa, pur rimanendo entro un range prudenziale (49-50 anni), ma la valutazione deve sempre tenere conto della salute generale della donna e dei potenziali rischi associati alla gravidanza in età avanzata.
Quanti embrioni si impiantano con la ICSI
In base alla legge italiana (Legge 40/2004, successivamente modificata dalle sentenze della Corte Costituzionale), si tende a non produrre un numero eccessivo di embrioni, e a trasferirne un numero che minimizzi il rischio di gravidanze multiple. In genere, si trasferiscono 1 o 2 embrioni alla volta, a seconda dell’età della paziente e della qualità embrionaria. Il trend internazionale è verso il Single Embryo Transfer (SET), soprattutto se l’embrione è di ottima qualità e se la donna è in un’età favorevole, in modo da ridurre i rischi associati alle gravidanze gemellari o plurigemellari.
Quanti tentativi si possono fare con la ICSI
Teoricamente, non esiste un numero massimo di cicli ICSI stabilito per legge, ma viene valutato caso per caso e in base alla strategia adottata. La possibilità di ripetere i cicli dipende da:
- Condizioni di salute della donna e riserva ovarica.
- Qualità del seme maschile.
- Esiti dei precedenti tentativi.
- Disponibilità economiche e sostegno psicologico della coppia.
Studi pubblicati su riviste internazionali (es. Fertility and Sterility) evidenziano che le probabilità cumulative di successo crescono proseguendo i cicli, ma dopo un certo punto il tasso di successo aggiuntivo tende a ridursi. Pertanto, la scelta di intraprendere ulteriori tentativi andrà sempre condivisa con il team medico, valutando i benefici e i rischi.
FAQ – Domande frequenti sulla ICSI
Meglio ICSI o FIVET?
La scelta tra ICSI e FIVET dipende principalmente dalle caratteristiche del liquido seminale e dalle esigenze specifiche della coppia. In presenza di un fattore maschile severo, la ICSI offre maggiori probabilità di fecondazione poiché lo spermatozoo viene iniettato direttamente nell’ovocita. Se il seme è di qualità adeguata, la FIVET convenzionale può risultare sufficiente.
Con la seconda ICSI ci sono più possibilità di rimanere incinta?
Le percentuali di successo possono aumentare con il secondo tentativo, poiché il team medico dispone di dati aggiuntivi sull’esito del primo ciclo e può ottimizzare la strategia. Tuttavia, non esiste una garanzia assoluta: molto dipende dall’età della donna, dalla riserva ovarica e dalla qualità degli spermatozoi.
Come calcolo le settimane di gravidanza dopo la ICSI?
Si utilizza la data di inizio dell’ultima mestruazione, oppure quella del pick-up ovocitario aggiungendo due settimane convenzionali per stimare la data di concepimento.
Che alimentazione seguire nel post transfer ICSI?
È consigliabile un’alimentazione equilibrata, con frutta, verdura, proteine nobili e carboidrati complessi. Limitare alcolici, cibi grassi e preferire pasti leggeri per favorire la digestione.
Quando si ricorre alla ICSI?
In caso di fattore maschile severo, cicli FIVET non riusciti o necessità di prelievo chirurgico degli spermatozoi. Utile anche in azoospermia ostruttiva.
Quanto tempo dura la procedura ICSI?
Circa 10-15 giorni di stimolazione, pick-up ovocitario, poi ICSI in laboratorio. L’embrione viene trasferito in utero dopo 2-6 giorni dal pick-up.
Quanto tempo deve passare tra una ICSI e l’altra?
Si consiglia almeno 1-2 cicli mestruali di pausa, per recupero fisico e ottimizzazione del protocollo successivo da parte del team medico.
Quanti tentativi di ICSI servono per rimanere incinta?
Dipende da molte variabili. Dopo 2-3 cicli, la probabilità cumulativa di gravidanza può raggiungere il 60-70%, in base all’età e alle condizioni cliniche.
La ICSI è dolorosa?
No, le fasi più fastidiose come il pick-up si svolgono in sedazione. L’iniezione dello spermatozoo avviene in laboratorio e non comporta dolore. Il transfer è generalmente indolore.
Quale farmaco viene somministrato per la ICSI?
Gonadotropine (FSH, LH o combinazioni) e farmaci per prevenire l’ovulazione spontanea. I protocolli variano in base al quadro clinico individuale.
La ICSI aumenta la possibilità di avere gemelli?
No, il rischio di gemellarità dipende dal numero di embrioni trasferiti, non dalla tecnica. Il Single Embryo Transfer è sempre più consigliato per ridurre tale rischio.
ICSI a Napoli
Per l’ICSI a Napoli affidati a Megaride, affidati a Megaride, centro di riferimento per la Fecondazione Assistita diretto dalla Dott.ssa Stefania Iaccarino, specialista in Ginecologia e Ostetricia.
AVVISO AI PAZIENTI
Le informazioni contenute in questa pagina sono solo a scopo informativo e non possono assolutamente sostituire il parere del medico.
Fonti Bibliografiche
Intracytoplasmic sperm injection: state of the art in humans – Palermo GD, O’Neill CL, Chow S, Cheung S, Parrella A, Pereira N, Rosenwaks Z. Intracytoplasmic sperm injection: state of the art in humans. Reproduction. 2017 Dec;154(6):F93-F110. doi: 10.1530/REP-17-0374. Epub 2017 Nov 20. PMID: 29158352; PMCID: PMC5719728.